谷瑜平医生的科普号
- 精选 得了胆囊结石,大夫,你凭啥切除我的胆!
胆囊是干嘛的呢?每个人进食物后,都需要胃酸,胆汁帮助消化,其中胆汁是将大块的脂肪乳化成小的脂肪颗粒,利于消化,所以,胆汁人体必不可少的!胆汁从哪里来呢,肝脏和胆管分泌胆汁,记住,是肝脏和胆管呦?,那胆囊是干嘛的呢,胆囊仅仅是暂时储蓄一下胆汁,没有分泌功能,相当于一个仓库,把胆囊切掉,相当于把储存胆汁的仓库拆掉,但是并不影响胆汁的生产,只不过暂时生产多少就都用了而已。 疯狂的石头?1.胆囊结石导致胆囊炎症,刺激腹膜导致腹痛。(我个人认为这条算是最轻的理由了) 2.炎症继续加重,导致胆囊穿孔,胆汁漏到腹腔,腐蚀腹腔内脏器,刺激腹膜导致疼痛进一步加重,这种疼痛常人忍受不了。 3.这一条是我认为最重要的,前两条而有些人说我不怕疼,我可以忍,但是这条,请您你注意听好。因为胆囊结石是可以随体位改变而移动,不固定,它可以经过胆囊管,进入胆总管,见缝就赚钻,所以越小的结石越可怕,人体可就一条胆总管!上文中,我们说的,胆汁就是经过这条唯一的胆总管而进入肠道的,这条胆总管就是人体的一个生命线,一但胆总管被结石堵塞,胆汁就是被堵住了,就会逆行向上憋住肝脏,肝脏就会出现肝损害,转氨酶急剧上升,人就会变黄,很快肝脏衰竭,人就死亡。 4.结石不仅可以堵塞胆总管,堵塞胆汁,还可以堵塞胰管,导致胰液分泌受阻,导致胰腺炎,也是很致命的。真可谓是疯狂的石头啊。 得了胆囊结石,胆囊就相当于一个定时炸弹,是弊大于利的。国际上的金标准,治疗胆囊结石,就是,腹腔镜下胆囊切除术是一种微创的手术形式,而且目前国内这种技术非常成熟。 能不能保胆取石?能不能保胆取石呢?我承认,有这种手术方式,我们也曾经做过这样的手术,但是,我建议不要保胆取石,保留的担当,因为切开,缝合后,导致胆囊功能的退化,容易再次形成结石,而且俺能的功能也大大受损,没有存在的意义。 综上所述,我建议,得了胆囊结石的患者应该选择经腹腔镜下胆囊切除手术,虽然,但凡手术,对患者的身体都是有一定的创伤,但得疾病的同时也正是患者及家属,做一个抉择的时期,有时候往往一个错误的决定会遗憾终身。 本文系谷瑜平医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 谷瑜平 医师 牡丹江市第二人民医院 普外科3860人已读
谷瑜平 医师 牡丹江市第二人民医院 普外科3860人已读 - 精选 切除胆囊后会影响消化功能吗?
很多胆囊结石的病人对胆囊切除存在认识上的误区,怕影响消化功能,这种担忧是没有必要的。首先得了胆囊结石,要看普外、肝胆外科医师,这样才能得到正确的指导和有效的治疗。一般医师看后会建议或手术或保守治疗或定期复查。这些建议的背后是有数据支撑的,甚至血的教训。在临床上,开始是胆囊结石,再后来演变成胆囊炎、坏疽、穿孔、胆管炎、胰腺炎、肝硬化、胆囊癌等,甚至死亡者不少,所以一定要重视胆囊结石,听从医师的建议。一般有下列情况之一者要考虑手术切除胆囊:1、结石数量多及结石直径≥2-3cm;2、胆囊壁钙化或瓷性胆囊;3、胆囊壁增厚(>3mm)即伴有慢性胆囊炎;4、伴有胆囊息肉>1cm ;5、儿童胆囊结石,如无症状,原则上不手术,先观察、定期复查胆囊B超。一旦选择接受手术的建议,很自然就会问没了胆囊会不会影响消化功能?那就要知道胆囊的功能是什么,胆囊的主要功能是储存胆汁。进食后,胆囊发生收缩,使储存的胆汁排入十二指肠,帮助食物的消化和吸收。那么,一旦胆囊发生病变而切除胆囊,产生切除胆囊后会影响消化功能的忧虑虽有一定道理,但并不正确。因为胆囊并不是身体中不可缺少的器官,有不少高等哺乳动物,比如马、象、鹿、鲸等等,它们天生就没有胆囊,它们的生活与一些有胆囊的动物并没有区别。再说有少数人,由于先天的胆囊胚胎发育异常,生下就没了胆囊,但他们与正常人一样,健康的生活。胆囊切除术在全世界已经开展了一百多年,大多数行了胆囊切除术的病人跟正常人一样生活。切除了病变胆囊,病人原来的症状随即消失,虽然失去了胆囊,没了胆囊储存胆汁的功能,但对病人的消化和吸收功能并无大的影响。科学研究表明,病人胆囊切除后的消化吸收功能与正常人差别不大。胆囊结石大多是胆固醇结石,胆固醇结石的病人在胆囊切除后,胆汁中胆汁酸的含量会逐渐增多,这样就能使术前过饱和的胆汁逐步变成正常胆汁,过饱合的胆汁容易形成结石。因此,在切除胆囊时若能将胆管结石完全取出,一般胆固醇结石就不会再复发,所以,胆囊切除后,对身体健康和消化吸收不会带来不利影响,没有必要担心。 另外胆囊切除后,由于没了胆囊,胆管会代偿性的扩大,胆管壁会代偿性的增厚,胆管的粘液腺会增多,胆汁经常排入十二指肠,以代偿胆囊的储存胆汁功能,同时不至于影响脂肪的消化和吸收,所以,手术后不必忌食油荤,如果人摄入脂肪过少,会对健康不利。当然,手术后身体的恢复及代偿功能的建立需要一个过程,在这个过程中,动物性脂肪和鸡蛋的摄入不宜太多,食物中脂肪含量也应慢慢地增加,使身体有一个逐渐适应的过程。
1.8万人已读 - 精选 甲状腺术后事项
甲状腺手术一般术后2-3天即出院。术后2-3周我科门诊就诊随访复查甲状腺功能。待甲状腺激素水平调整至稳定状态后可逐渐过渡到半年甚至一年门诊随访一次。甲状腺手术采取皮内缝合技术、辅以生物组织胶水固定皮肤保护切口。出院后应注意保持伤口干燥,如有伤口渗血渗液或红肿热痛,应及时来院就诊。拆线后2周内尽量不要仰脖子,避免伤口裂开可能,特别是伤口较大的患者。分化型甲状腺癌术后患者须口服甲状腺素(如优甲乐),进行甲状腺功能抑制治疗。其目的是一方面纠正甲状腺切除后甲状腺激素的不足,另一方面,也是最主要的目的,抑制分化型甲状腺癌细胞生长。而部分行甲状腺手术的良性肿瘤患者亦需口服优甲乐行替代治疗以弥补内源性分泌不足。分化型甲状腺癌术后TSH抑制治疗期限分为初治期和随访期,初治期为术后1年内,随访期在复发低危组为5~10年,中高危组为终身。基于双风险评估患者术后TSH抑制治疗目标。TSH抑制治疗的副作用风险为中高危层次者,应个体化抑制TSH至接近目标值的最大耐受程度,予以动态调整,同时预防和治疗心血管病和骨质疏松。在剂量调整阶段,每4周左右测定TSH,达标后1年内每2~3个月测定一次,达标后1~2年内每3~6个月测定,2~5年内每6~12个月测定一次。
沈雷 主治医师 上海市东方医院 甲状腺病专科1.9万人已读 - 精选 关于胆结石的一些常识!
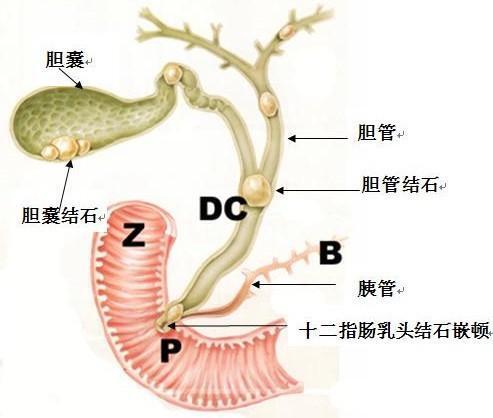
1.什么是肝胆结石?见上图即知!肝胆结石是一种常见病、多发病,是指发生在肝胆系统内任何部位的结石,包括胆囊结石、胆总管结石、肝总管结石、肝内胆管结石、复合部位结石等。2.得了肝胆结石有什么表现?情况一:无任何不适感觉,在B超体检时发现,较大的结石不易引起胆囊的梗阻,可长期不发生症状。据说有50%的结石患者终身无症状哦!情况二:长期伴随慢性胆囊炎症状,如饭后上腹饱胀或隐痛不适,且多在进食油腻食物之后。情况三:平时有上腹不适及嗳气等消化不良症,易误认为是胃病。情况四:时而感到右上腹及肝区持续性的钝痛不适,易被误认为是肝炎。情况五:突然的右上腹绞痛,呈阵发性加剧,甚至向右肩或胸背部放射,伴有恶心及呕吐,这是结石嵌顿在胆囊颈部或胆囊管了,即胆绞痛。这种情况如果没有及时诊治,进一步发展会导致胆囊化脓、坏疽、穿孔,结石下滑至胆总管后还会引发急性化脓性胆管炎,甚至危及生命。3. 胆囊结石该怎么治?没有症状的健康的成年人,是可以不进行治疗的。如果您有糖尿病、高血压、高血脂、心脑血管疾病等基础疾病,在确诊之后是可以选择预防性胆囊切除,以绝后患。有症状且反复发作的患者,临床上对于手术治疗还是比较积极的,近年来腹腔镜下胆囊切除普及,其优点有目共睹:切口小、痛苦轻、出血少、对脏器功能干扰轻、恢复快、住院时间短等。但合并有急性胆囊炎、胆囊穿孔、胆囊内瘘和胆囊癌的患者,仍多选择进行开腹手术。所以,我们经常建议有症状且反复发作的病人,在非急性期行择期手术,降低手术风险,减少病人痛苦程度。4. 我还没有做好手术准备!/ 现在我没有时间手术!/ 我现在吃药不疼了!那么平时该注意些什么呢?禁酒!(太难了!)饮食要规律、早餐要吃好,低胆固醇饮食。少吃油腻的食物,胆汁是用来帮助消化脂肪的,所以吃了油腻的食物,就会促进胆汁分泌,胆囊收缩,易嵌导致胆绞痛、急性胆囊炎发作。不宜多喝牛奶,牛奶的脂肪球大,不易被消化外,对肠道有一定的刺激,且易加重胆囊负担,使病情加重。忌辛辣刺激的食物,如:辣根、辣椒油、咖喱、花椒等。本文系王小龙医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
王小龙 医师 六安市人民医院 普外科1.2万人已读 - 精选 胆囊结石该切除胆囊还是该保胆取石?
作为一个肝胆外科医生,几乎天天都遇到有人问我:“我有胆囊结石,想保胆取石,好不好?”我每次都要苦口婆心,重复回答同样的问题。我现在想借这个平台告诉大家,简单地总结成一句话:如果胆囊有病一定要切除,只有胆囊功能完全正常才考虑保胆! 1、为什么要切除胆囊?当胆囊有结石、慢性炎症、息肉等病症时,它对于人体来说就是一个病灶,保留它在体内,随时会出现症状,轻者疼痛,严重时需要手术,更严重时可能危及生命。结石、炎症二者是互相促进的。有结石多数会有炎症,而炎症可以促进结石的形成和发展。再说,到目前为止,胆囊结石的形成机理并非完全清楚,就是把结石取尽了,也没有可靠的方法预防结石而使结石不复发,几乎所有病人,过几年结石都会复发,到时只好再做手术。至于息肉,特别是较大的,有可能是癌前病变,那就更加该切除了。如果是慢性炎症,胆囊往往已经没有没有功能了,胆囊有病,又没有功能,还是一个危险的定时炸弹,那为什么还要留呢?其实,保留胆囊的手术比切除胆囊简单很多,但是为什么绝大多数肝胆外科专家仍然不主张保留胆囊,就因为保留胆囊存在结石复发的隐患。 2、胆囊切除后,会有什么后果? 正常胆囊的功能是在非进食时储存由肝脏分泌的胆汁,必要时加以浓缩,当进食时,再收缩排泄这些胆汁到肠道协助脂肪的消化吸收。通俗地描述就是:假如胆汁是一种产品,肝脏是胆汁的工厂,胆囊是一个胆汁的仓库,胃肠道是胆汁的市场,仓库是可有可无的。很多患有胆囊疾病的病人,如胆囊结石、慢性胆囊炎等,胆囊的仓库功能已经没有了,但是并没有任何感觉,所以切除胆囊对他(她)没有任何影响。但是如果胆囊功能完全正常的话,切除胆囊后,由于进食与胆汁排泄不协调,在术后的最初数个月内可能有脂肪泻,就是吃油腻食物时可能会有腹泻症状,但是对身体影响也不会很大(有些情况可能还有益,比如比较肥胖的,减少脂肪的吸收,有利于减肥,呵呵);由于人体有一定的适应能力,通过自身调节。如人体可以调整到:在进食时胆汁分泌增加,非进食时胆汁分泌减少或者停止分泌;胆管也可以适当扩大一些,用来储存胆汁。所以,即使是胆囊功能正常的,大多数人在切除胆囊后过几个月脂肪泻也会消失。胆囊切除手术已经进行了100多年,现在全世界每年切除胆囊的例数达目前到数百万例,事实证明,切除胆囊是安全可行的。有个别学者研究认为切除胆囊后,可能提高大肠癌发病率,但不同的研究得到不同的结论,到目前为止,没有得到业界权威一致认可。权衡利弊,综合评估,对于胆囊结石、胆囊炎,教科书和专业参考书上的治疗原则仍是切除胆囊,仍然是首选方法;至于有些专家建议保胆手术,由于胆结石保留胆囊,术后结石复发率高,一般都需要再次手术,有待进一步对利弊进行评价。 3、保胆取石可行吗? 上面已经介绍了,一般情况,患有胆囊结石是应该切除胆囊的!但是,如果患有胆囊结石,通过正规的检查评估,有充分的证据,如胆囊造影或核磁共振成像,证明胆囊功能完全正常、而且没有炎症或炎症轻微,还是可以考虑保留胆囊的。但是,在做了保胆取石手术后,你仍然需要在医生指导下,改变之前的饮食习惯,或者长期服药预防胆囊结石复发。但是仍然有复发可能。
蒋基令 主任医师 深圳市中医院 外科10.1万人已读 - 引用 胃癌的TNM分期
胃癌的分期系统主要来自三大组织:美国联合癌症委员会,日本胃癌研究会及国际抗癌委员会于1992年经过无数次协议,第一次产生一个统一国际化的胃癌TNM分期标准系统。T----指原发肿瘤浸润胃壁的深度(为了便于估计肿瘤的范围及大小,将胃划分为上、中、下三个区,即在胃大、小弯的全长划出三等分的点,联结相应的大、小弯的点,上1/3区包括贲门及胃底,中1/3区为胃体的大部,下1/3区包括胃窦。)T1:不管肿瘤大小,病变仅局限于粘膜或粘膜下层的早期胃癌。T2:肿瘤侵及胃壁肌层,但大小不超过一个分区的1/2。T3:肿瘤侵及胃壁浆膜层,或虽未侵及浆膜层,但病变已大于一个分区的1/2,但未超出一个分区。T4:肿瘤占一个分区以上(T4a),或已累及周围脏器(T4b)。N----指淋巴结转移情况N0:无淋巴结转移。N1:为离癌灶最近,贴近于胃壁的第1站淋巴结有转移,包括贲门右、左,胃小弯、胃大弯,幽门上、幽门下以及脾门淋巴结。N2:远隔癌灶部位的第1站淋已结有转移(如胃窦癌有贲门旁或脾门淋巴结转移或贲门癌有幽门上下淋巴结转移)或有胃左动脉旁、肝总动脉干、脾动脉干及胰十二指肠后第2站淋巴结的转移。N3:有腹腔动脉旁、腹主动脉旁、肝十二指肠韧带、肠系膜根部及结肠中动脉周围的第3站淋巴结转移。M----指远处转移情况,包括左锁骨上淋巴结转移、血行转移和腹腔种植。M0:无远处转移。M1:有远处转移。分期I期:指无淋巴结转移的表浅型胃癌,或肿瘤虽已侵及肌层但不超过一个分区1/2者;Ⅱ期:指有第一站淋巴结转移的表浅癌、T2和T3癌,没有淋巴结转移的T3癌也属此期;Ⅲ期:指有第二站淋巴结转移的各种大小肿瘤,或仅有第一站淋巴结转移甚或无淋巴结转移的肿瘤大小已超过一个分区者;Ⅳ期:凡伴有第三站淋巴结转移或远处转移的,不论肿瘤大小,均属此期。胃癌的分期:N0N1N2N3T1ⅠAⅠBⅡT2ⅠBⅡⅢAT3ⅡⅢAⅢBT4ⅢAⅢBH1 P1 CY1 MlⅣⅣ注:H1(肝有转移) P1(腹膜有转移)CY1(腹腔脱落细胞检查阳性) Ml(其他远隔转移)如原发肿瘤局限于粘膜层而未侵及粘膜固有层者为原位癌,以Tis表示,当肿瘤为TisN0M0时即为原位癌,也称0期。由于诊断技术的进步,已有可能在术前对肿瘤浸润、转移等情况作出判断,进行临床分期,以CTNM表示。术后的病理分期以PTNM表示。考虑到淋巴结转移的个数与病人的5年生存率更为密切,UICC (1997年新版)TNM分期,将N1:区域淋巴结转移数目在1-6个N2:区域淋巴结转移数为7-15个,N3:区域淋巴结转移数>16个 以上。胃癌的TNM分期经多年来不断修改,日趋合理。但对淋巴结转移N分级法等尚未完全统一。北京伟达中医肿瘤医院消化科肿瘤专家陈英笙主任指出:台北某医院做过统计,5年存活率,第一期前期为97.6%,第一期后期为94.9%,第二期为70.49%,第三期前期为56.7%,第三期后期为31.9%,第四期为6.5%。可见早期诊断,早期治疗的重要。虽然这样的成果能发表在欧美著名的医学期刊,但国人仍应意识到胃癌在台湾是高罹患率的癌症,如有胃部不适,应勇于接受胃镜的检查,早期诊断以期整体提高胃癌的治疗存活率。
陈进才 主任医师 西安交通大学第一附属医院 普通外科5.9万人已读